3. Evaluación diaria de pacientes ventiladas mecánicamente
Al menos una vez al día, probablemente en el marco de las rondas matutinas de la UCI, todos los pacientes con ventilación mecánica deben ser evaluados por un equipo multidisciplinario. La estructura ideal variará con las normas institucionales, sin embargo, recomendamos rondas con todos los miembros del equipo de atención, incluidos el médico tratante, los residentes, las enfermeras practicantes, los asistentes médicos, la enfermera de cabecera y el terapeuta respiratorio, según esté disponible.
Si bien la estructura exacta de las rondas variará entre las instituciones y entre las unidades, recomendamos un enfoque sistemático. Algunas unidades de cuidados intensivos adoptarán un enfoque basado en problemas, revisando cada problema médico en detalle y luego desarrollando un plan para abordar ese problema. (p. ej., insuficiencia respiratoria, insuficiencia renal, etc.). Otros adoptan un enfoque basado en sistemas, utilizando cada sistema corporal como un indicador para considerar los problemas relevantes y desarrollar una evaluación y un plan. El enfoque preferible es una cuestión de preferencia personal y normas locales, pero lo más importante es mantener un enfoque minucioso y detallado de los datos clínicos recientes. Se incluye un script de redondeo de muestra de ICU al final de estas lecturas. Tenga en cuenta que esto se proporciona en un formato de datos/evaluación/plan. Algunas UCI proporcionarán todos los datos juntos, incluidos los signos vitales, la configuración del ventilador, las infusiones y otros medicamentos, los hallazgos del examen físico, los datos de laboratorio y las imágenes, luego pasarán a la evaluación y luego al plan; otros organizan las cosas de manera diferente.
La evaluación diaria generalmente comienza con la revisión de los signos vitales, incluidos los medicamentos vasoactivos necesarios para mantener esos signos vitales. Para los pacientes con COVID-19, la mayoría de los autores recomiendan que un miembro del equipo de atención realice un examen físico e informe al resto del equipo.
Sistema neurológico:
Muchos pacientes con COVID-19 requieren dosis muy altas de sedación e incluso ocasionalmente bloqueo neuromuscular para mantener la sincronía del ventilador. Cada día, el equipo médico debe evaluar el nivel actual de sedación del paciente, la analgesia adecuada, la trayectoria actual en el ventilador, incluida la sincronía o la capacidad de liberalización, y tomar una determinación sobre el plan de sedación y analgesia adecuado. En general, mientras un paciente continúa con SDRA de moderado a severo que requiere ventilación controlada, la mayoría de los pacientes requerirán sedación bastante profunda. Sin embargo, tan pronto como el paciente demuestre una mejoría pulmonar, la sedación con rayos y especialmente permitiendo las pruebas diarias de despertar, es una de las cosas más importantes que se pueden hacer para reducir los días de ventilación.
El delirio es un problema muy común en la Unidad de Cuidados Intensivos, y esto puede contribuir a una ventilación mecánica prolongada. Si bien, los tratamientos médicos específicos para el delirio no han demostrado reducir su incidencia, la atención cercana al ambiente puede ser beneficiosa.
Un excelente artículo reciente[1] recomienda los siguientes puntos:
- Agitación y delirio
- Minimice las fuentes de agitación ambiental, como la disincronía del ventilador y el ruido ambiental.
- Atender el desorientación audiovisual de los pacientes ayudando a reorientarlos.
- No utilice restricciones físicas para abordar la agitación, siempre que sea posible, más bien determine y aborde la fuente de la agitación.
- Sedación y manejo del dolor.
- El uso de sedación debe ser mínimo e incluir interrupciones diarias de sedación.
- Evaluar y tratar el dolor con frecuencia.
- Tenga en cuenta los estímulos dolorosos, como la succión, el giro y la movilización del paciente.
- Dormir
- El uso de medicamentos hipnóticos debe ocurrir solo cuando sea estrictamente necesario y solo después de abordar las interrupciones del sueño causadas por el dolor y el ruido.
- Movilización temprana
- Cuando un paciente comienza a demostrar una mejoría clínica, la movilización temprana es fundamental para reducir el descondicionamiento y mejorar las probabilidades de extubación.
- El paciente debe descansar en la cama lo menos posible y participar en la rehabilitación multidisciplinaria.
Sistema cardiovascular:
La hipertensión es común con COVID-19, debido en gran parte al uso de altas dosis de sedantes y analgésicos para mantener la sincronía del ventilador, el relativo agotamiento del volumen en un esfuerzo por optimizar los pulmones y la vasoplejia por sepsis. Las tendencias en la frecuencia cardíaca y la presión arterial en las últimas 24 horas deben evaluarse todos los días, incluida la evaluación de las dosis de vasopresina necesarias para mantener los objetivos de presión arterial. El objetivo de presión arterial para la mayoría de los pacientes debe ser una presión arterial media de 65 mmHg. En pacientes con hipertensión crónica, un estudio encontró que mantener una presión arterial media superior a 75 mmHg se asociaba con un riesgo reducido de necesidad de terapia de reemplazo renal. Por lo tanto, dadas las condiciones subyacentes del paciente y la función renal, el médico puede ajustar los objetivos de MAP en consecuencia.
El paciente debe ser evaluado para mejorar, empeorar o cambiar el estado hemodinámico. Se deben hacer intentos para verificar la etiología de las perturbaciones hemodinámicas, incluido el empeoramiento o la sepsis recurrente, hipovolemia, shock cardiogénico o una causa de choque no obstructiva mucho menos probable. Como se indica dada la preocupación subyacente, la función cardíaca se puede evaluar con un ECG o un ecocardiograma.
Además de evaluar el estado hemodinámico del paciente y determinar los objetivos, la hemodinámica del paciente debe ser monitoreada de cerca después de cualquier cambio en el ventilador. Los cambios en la presión intratorácica pueden provocar variaciones, frecuencia cardíaca y presión arterial.
Los objetivos hemodinámicos para el día deben estar claramente delineados, y se debe delinear el plan para alcanzarlos.
Sistema pulmonar:
La evaluación inicial del paciente en el respirador comienza con la revisión de la configuración actual del respirador, así como las tendencias en las últimas 24 horas. Los signos vitales básicos que deben revisarse todos los días incluyen los motores en euforia, volumen del título, presión, presión de meseta, presión de conducción, PEEP, frecuencia respiratoria y FiO2. Además, los mililitros por kilogramo de peso corporal predicho y la relación PaO2 / FiO2 deben evaluarse todos los días.
Específicamente, para diferentes modos de ventilación, es importante verificar diferentes parámetros:
- En el control de asistencia de volumen, verifique la presión máxima y la presión de meseta.
- En el control de asistencia de presión y el soporte de presión, verifique el volumen corriente máximo y la ventilación minuto.
- Cuando los pacientes respiran espontáneamente, es importante controlar los cambios en la ventilación minuto.
Los límites apropiados para estos parámetros son específicos del paciente. Las alarmas generalmente se configuran ligeramente por encima o por debajo de los valores monitoreados actuales, para alertar al equipo de atención del paciente si su condición cambia.
Además, asegúrese de que la presión de la meseta sea <27 cm H2O (o 30 en pacientes con SDRA) y considere si es apropiada una PEEP más alta. Se deben tomar medidas agresivas para disminuir la PEEP y desconectar al paciente.
Cualquier cambio en las tendencias durante las últimas 24 horas que debe evaluarse para etiología. Al revisar estos ajustes, el clínico puede comenzar a hacer evaluaciones sobre si el paciente está mejor, peor o si se mantiene igual.
Si el paciente está peor, indicado por el aumento de FiO2, la necesidad de aumentar la PEEP o la disminución del cumplimiento, el médico debe evaluar el problema subyacente. Los problemas pueden incluir el reclutamiento, el edema pulmonar o el desarrollo de neumonía y otros. Además, específicamente en COVID-19, los pacientes requieren un destete prolongado del ventilador. Intentar hacer cambios rápidos en el ventilador puede provocar cierto deterioro. Los médicos deben decidir cuál es el siguiente mejor paso, que a menudo incluye profundizar la sedación, garantizar la sincronía del ventilador, aumentar la PEEP, realizar una maniobra de reclutamiento o desbaste.
Si el paciente está mejor, definido como que requiere menos FiO2, menor PEEP o mejor cumplimiento, el clínico puede considerar liberalizar la configuración del ventilador. Muchos utilizarán una relación PaO2/FiO2 mayor que 200 como punto de corte para cambiar al paciente a ventilación de soporte de presión.
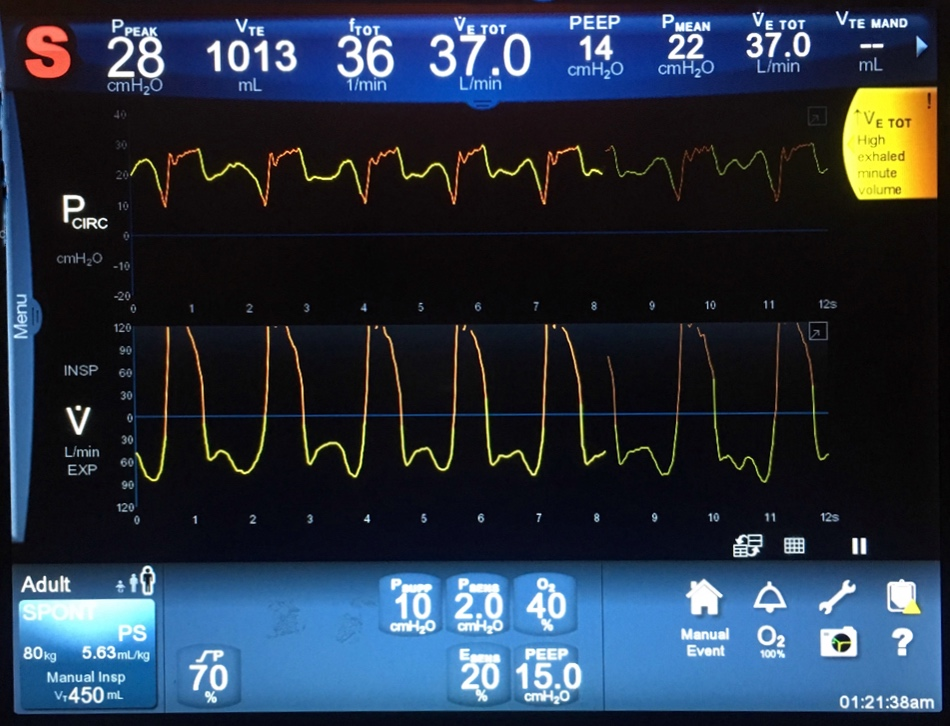
Tenga en cuenta que no todos los pacientes que parecen estar listos para un soporte de presión lo estarán. La pantalla del ventilador a continuación muestra a un paciente con dificultad respiratoria grave con presión de soporte, con una frecuencia respiratoria alta (36) y un volumen corriente muy alto (1013), lo que indica una ventilación dañina para los pulmones. Este paciente fue cambiado nuevamente a ventilación con control de volumen.
Los pacientes deben ser evaluados todos los días para determinar si están listos para un ensayo de respiración espontánea (SBT). Para determinar, considere si:
- El paciente está estable y/o está mejorando médicamente.
- Los requisitos de FiO2 son 0.5 o menos.
- Los requisitos de PEEP son 10 cm H2O o menos.
- El paciente puede hacer esfuerzos espontáneos.
Después de los cambios en la configuración del ventilador, asegúrese de monitorear:
- Presión sanguínea
- Gasometría arterial para suficiente oxigenación y equilibrio ácido-base.
- Cuando use gases en sangre venosa, considere el pH y use SpO2 para la oxigenación.
Gases en sangre arterial
Cuando se trata de controlar los gases en sangre arterial (ABG), la American Thoracic Society describe seis pasos, que resumimos aquí:
Evaluar esa consistencia de pH e hidrógeno
- Compruebe si hay acidemia o alcalemia comprobando si el pH <7.35 o pH> 7.45, respectivamente
- Compruebe si la alteración es respiratoria o metabólica comprobando en qué dirección cambian el pH y la PaCO2 (si en direcciones opuestas indican una alteración respiratoria y si la misma dirección significa metabólico)
- ¿La perturbación tiene un factor de corrección lo suficientemente alto (generalmente NO devolverá el pH a la normalidad)?
- Calcule la brecha aniónica (> AG = [Na +] - ([Cl-] + [HCO3> -]) -12 ± 2) y vea si es normal (12 meq / L)
- Si hay una brecha aniónica, evalúe su relación con la disminución de bicarbonato.
Renal:
Aproximadamente el 35% de los pacientes con SDRA desarrollaron una lesión renal aguda en algún momento durante su enfermedad crítica. La lesión renal aguda tiene una alta mortalidad atribuible. Sin embargo, simplemente proporcionar más líquidos no necesariamente mejora los resultados renales. Un gran estudio publicado en 2006 encontró que mantener un equilibrio negativo de líquidos en pacientes que no estaban en estado de shock se asociaba no solo con mejores resultados pulmonares, sino también con resultados renales. La producción de orina por hora, el equilibrio corporal total durante las últimas 24 horas, el BUN, la creatinina y otros electrolitos deben evaluarse diariamente.
Se debe determinar que el paciente tiene una lesión renal aguda que mejora o empeora, y se debe tomar una decisión con respecto al estado del volumen del paciente.
Para los pacientes con insuficiencia renal que empeora, determinada por la disminución de la producción de orina a pesar del volumen circulante adecuado, el aumento de la creatinina o la falta de eliminación de medicamentos o electrolitos, el siguiente paso es evaluar cuándo el paciente podría necesitar diálisis. Las indicaciones para diálisis de emergencia son acidemia severa, hipercalemia, ingestas tóxicas (poco probable), sobrecarga de volumen que conduce a compromiso pulmonar o uremia.
GI/Nutrición: La nutrición es esencial para la curación en cualquier paciente crítico. El paciente debe ser evaluado para un plan de nutrición adecuado, incluida la tolerancia de la alimentación por sonda. La lesión hepática es común en pacientes críticos, a menudo debido a shock hepático. Los regímenes intestinales son esenciales en pacientes que reciben opioides, ya que esto puede causar estreñimiento considerable.
Heme
La hemoglobina, las plaquetas, los factores de coagulación deben evaluarse como se indica. En pacientes con COVID-19, los Ddimers con frecuencia están elevados y los niveles más altos corresponden a peores resultados. Los pacientes con gotas inexplicables de hemoglobina deben ser evaluados por hemorragia o hemólisis. Tenga en cuenta que el paciente críticamente enfermo promedio pierde de 40 a 70 ml de sangre al día simplemente por flebotomía. La mayoría de los pacientes deben transfundirse si hay signos de hemorragia activa hemodinámicamente activa o una hemoglobina de menos de 7. Además, se debe determinar el plan de anticoagulación, si está indicado.
ID:
El recuento de glóbulos blancos, la temperatura máxima de las últimas 24 horas, la temperatura actual y los datos de cultivo deben revisarse. Si el paciente está tomando antibióticos, deben revisarse y anotarse el día de los antibióticos. Para los pacientes con COVID-19 aislado, los niveles de procalcitonina a menudo son bajos, pero pueden usarse para evaluar al paciente en busca de una neumonía bacteriana superpuesta. Las imágenes deben revisarse para detectar evidencia de infección en curso. Si el paciente tiene una infección conocida, se debe evaluar si está mejorando para empeorar. El paciente también debe ser evaluado por cualquier evidencia de nuevas infecciones. Si el paciente muestra una mejoría clínica con los antibióticos, pero no tiene ninguna evidencia clara de infección y cultivos negativos, se debe considerar suspender los antibióticos. Todos los antibióticos en la UCI deben tener una duración planificada.
Endo:
Se debe revisar el control de glucosa del paciente. Los esteroides no se recomiendan rutinariamente para pacientes con COVID-19, pero se pueden administrar si el paciente tiene otra afección que responde a los esteroides. Los pacientes que tienen problemas de tiroides subyacentes deben continuar con sus medicamentos mientras están en la unidad de cuidados intensivos. Si el paciente no tiene un control adecuado de la glucosa, se debe ajustar el régimen, utilizando un goteo de insulina si es necesario.
Ppx: reduzca el riesgo de neumonía asociada al ventilador (VAP):
- Lavar a mano diligentemente
- Eleve la cabecera de la cama a 30-45 grados (si está permitido, dada la situación específica del paciente)
- Use una técnica aséptica mientras aspira
- Succione lo menos posible utilizando la presión más baja posible
- Hiperoxigenar al paciente antes y después de succionar
- No agregue solución salina normal al tubo ET
- Dar interrupciones de sedación
- Evaluar la viabilidad de la extubación.
- Proporcionar profilaxis para la trombosis venosa profunda.
Alarmas de ventilador
Hay algunas alarmas que deben considerarse:
- Ventilación minuto: cuando se usan modos de presión dirigida, puede significar que la mecánica del sistema respiratorio ha cambiado o que el impulso respiratorio del paciente ha cambiado.
- La alarma de presión máxima es importante en el control de asistencia de volumen. Indica que la mecánica del sistema respiratorio ha cambiado, pero si esto se debe a un cambio en la resistencia o la elastancia (cumplimiento) debe evaluarse observando el pico y la presión de la meseta.
- Los cambios en la presión de meseta son el resultado de cambios en el cumplimiento
- Los cambios en la PEEP y/o el volumen corriente también alterarán la presión de la meseta.
- Al solucionar problemas de alarmas de ventiladores de alta presión, PIP es clave.
La presión máxima de la vía aérea (PIP) debe mostrarse en la pantalla del ventilador, mientras que la presión de meseta (Pplat) se obtiene manteniendo presionado el botón "retención inspiratoria" o "pausa inspiratoria" en el ventilador. Un PIP elevado y un Pplat normal son indicativos de una mayor resistencia de la vía aérea. Un PIP elevado y un Pplat elevado son indicativos de un cumplimiento anormal. Determinar si el paciente tiene un problema de resistencia o un problema de cumplimiento puede ayudar en el diagnóstico diferencial de la insuficiencia respiratoria.
[1] Urner M, Ferreyro BL, Douflé G, Mehta S. Supportive care of patients on mechanical ventilation. Respir Care. 2018;63(12):1567-1574. doi:10.4187/respcare.06651
_______________________________________________________________________________________
Autores:
Eduardo Ochoa Hernández
Gladys Juárez Cisneros
Nicolás Zamudio Hernández
Lizbeth Guadalupe Villalon Magallan
Rogelio Ochoa Barragán